La fixation externe est actuellement la procédure la plus utilisée pour traiter les fractures complexes du tibia, comme les fractures diaphysaires qui s’étendent à la métaphyse ou à l’articulation, les cas de non-consolidation ou de retard de consolidation osseuse ou encore ceux de fractures avec infection.
En cas de fractures ouvertes et chez les patients polytraumatisés, le traitement habituel consiste à appliquer des fixateurs externes.
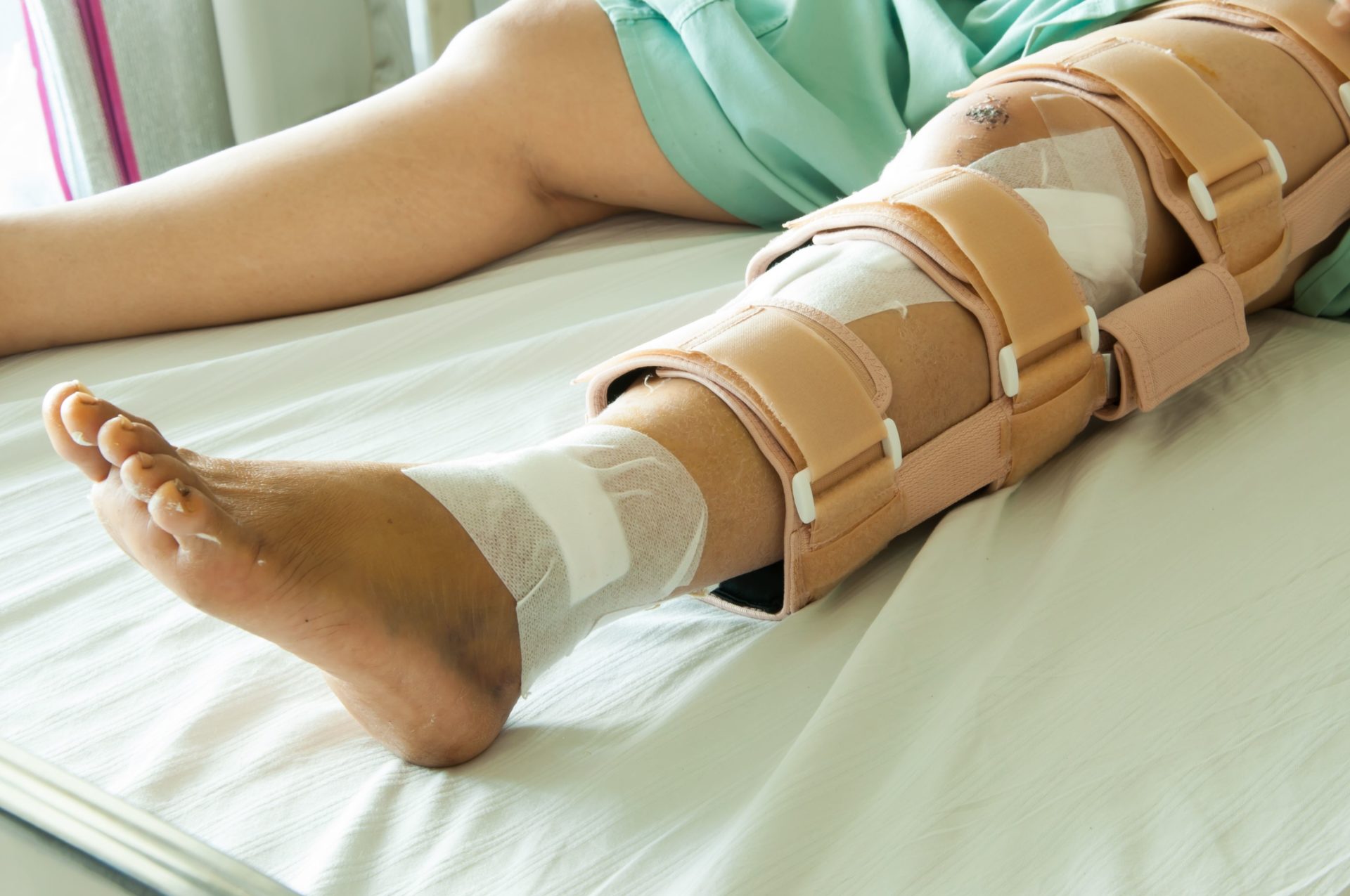
Opération chirurgicale en cas de fracture du tibia
Les avantages des fixateurs externes comprennent la facilité d’application, une bonne stabilité, un accès optimal au membre inférieur pour pouvoir nettoyer les blessures et intervenir sur les tissus mous. De plus, les fixateurs externes permettent une déambulation précoce. Le problème principal est le taux élevé de complications liées à cette structure externe. La plupart de ces problèmes sont liés aux clous : infection, desserrage et rupture. Il est possible de réduire la majorité des infections liées aux clous en contrôlant soigneusement le parcours et l’insertion des pivots du fixateur.
Plus la durée d’application du fixateur est prolongée, plus le risque augmente. Il faut donc réduire au minimum cette durée.
Mise à part la fixation externe, les autres solutions chirurgicales sont la dynamisation, la greffe osseuse et l’application de clous intramédullaires.
L’enclouage intramédullaire est le traitement le plus indiqué en cas de fractures diaphysaires des os longs.
Clou intramédullaire fixé au tibia par trois vis
L’utilisation de clous intramédullaires est particulièrement indiquée en cas de fractures tibiales diaphysaires instables.
Les facteurs à prendre en compte pour classer une fracture tibiale comme instable sont la gravité de la lésion des tissus mous, le rayon d’extension articulaire, la présence d’un déplacement complet initial et d’une fragmentation qui dépasse 50 % de la circonférence de l’os.
Les fractures transversales ou les fractures du péroné impliquent un impact à énergie élevée : le traitement non chirurgical est donc contre-indiqué dans ces cas.
Objectifs du traitement de la fracture du tibia
Le traitement vise à souder l’os en un temps raisonnable. Les résultats doivent être comparables à ceux du traitement non chirurgical. Les clous intramédullaires sont la prothèse idéale en cas de fractures diaphysaires non ouvertes, transversales obliques, simples, avec ou sans fragmentation.
Les indications sont pour l’extension de la métaphyse proximale et distale d’une fracture diaphysaire.
La dynamisation est une procédure qui consiste à modifier le fixateur externe afin de consentir la charge axiale et les micromouvements sans toutefois permettre ni la torsion ni la perte d’alignement. Cette procédure est utile car les micromouvements du clou ainsi que la charge stimulent et accélèrent la formation du cal osseux.
La solution idéale est de consentir des micromouvements d’environ 0,5 millimètres. Des mouvements plus amples risquent d’endommager le membre.
Dynamisation du clou intramédullaire : à droite, on peut voir que le clou supérieur a été retiré.
En cas de clou intramédullaire fixé par deux ou trois vis, la dynamisation consiste à retirer au moins une vis. On commence par retirer les vis proximales, puis éventuellement la vis distale.
Le retrait précoce de la structure externe et l’application du plâtre ont donné des résultats différents, avec un retard ou un manque de consolidation très élevés.
Si l’on décide de maintenir la structure sur le membre suite à la guérison des tissus mous et jusqu’à ce que la fracture soit soudée, il est conseillé d’effectuer une greffe osseuse postéro-latérale en phase précoce. L’avantage de cette approche est qu’elle permet le placement d’un volume important de greffe osseuse dans une zone vierge, bien vascularisée et éloignée des tissus antérieurs et médiaux compromis.
Avant la réalisation de cette greffe osseuse, une période transitoire pendant laquelle on guérit la blessure par antibiotiques peut être nécessaire.
Après une période initiale, on peut remplacer le fixateur externe par des vis intramédullaires. Toutefois, le risque d’infection est plutôt élevé.
Les contre-indications relatives à cette approche sont les suivantes : ostéoporose, diabète incontrôlé, collaboration insuffisante du patient, hémiplégie, tétraplégie ou paraplégie, virus du sida, hépatite B, graves pathologies vasculaires.
Détails post-opératoires
Les antibiotiques sont prescrits juste avant et après l’opération chirurgicale, pendant 24 à 48 heures. La prise de ces médicaments est un traitement ; il ne s’agit pas de prophylaxie. C’est pourquoi il ne faut pas abuser des antibiotiques, y compris pour le traitement des fractures ouvertes.
Le médecin applique un gros pansement post-opératoire. Il faut maintenir le membre surélevé à l’aide d’oreillers pendant 48 heures. Si le membre est considéré à risque de syndrome de loge, il faut maintenir la pression à l’intérieur de la jambe sous contrôle.
Quand le patient se sent bien, il peut commencer à marcher à l’aide d’un déambulateur ou de béquilles.
Si l’on subit une opération d’enclouage, on peut appuyer le poids du corps sur la jambe. Cela dépend toutefois du type de configuration.
Au cours de cette période, si la blessure est propre et sèche, on peut effectuer la rééducation dans l’eau.
En cas de fracture simple suite à un léger impact, on peut parfois appuyer immédiatement le poids sur la jambe fracturée. Dans les autres cas, il est préférable d’éviter d’appuyer le poids sur la jambe affectée ou de ne le faire que partiellement.
Les patients auxquels on applique une fixation externe ou des plaques ne doivent pas appuyer le poids sur la jambe touchée jusqu’à ce que des signes de guérison soient visibles sur la radiographie.
En cas de fractures comminutives avec de nombreux fragments, il est conseillé de porter une genouillère fonctionnelle et bien adaptée pour donner une protection supplémentaire et pour stimuler la guérison précoce.
Contrôles post-opératoires
Quand le patient peut bouger, il est autorisé à sortir de l’hôpital. Il faut répéter les radiographies à intervalles réguliers, de préférence après 3 semaines, 6 semaines et 3 mois. Le médecin peut conseiller d’effectuer une radiographie toutes les 6 semaines jusqu’à ce que la soudure soit visible sur la radiographie.
Il faut récupérer la fonction complète du genou et de la cheville pendant que l’os est en train de se souder. Dès que l’on observe les premiers signes de consolidation, il faut opter pour l’utilisation d’un bâton au lieu de béquilles.
Si la consolidation tarde ou si elle ne progresse pas, la meilleure approche consiste à effectuer une greffe osseuse précoce ou un enclouage pour stimuler la soudure.
Complications post-opératoires
Les dispositifs artificiels insérés ainsi que les fragments osseux peuvent s’infecter.
En outre, la combinaison des lésions de l’endosteum (revêtement de l’os) et de la nécrose osseuse provoquée par l’accident peut provoquer de graves conséquences.
Cette situation, associée à l’insertion d’un clou intramédullaire dans les tissus mous potentiellement infectés, augmente les risques d’infection.
Le syndrome de loge est une augmentation transitoire de la pression au sein d’une loge musculaire. Le débordement de sang dans la loge tibiale antérieure peut provoquer le syndrome de loge. Des douleurs antérieures au genou représentent une complication possible.
Les causes peuvent être les suivantes : lésions multiples, fractures d’autres os, présence d’une vis de fixation proximale, faiblesse du quadriceps, accident du genou qui n’avait pas été détecté auparavant et l’incision même.
Le dommage neurologique peut se produire à cause des facteurs suivants :
- traction ;
- pression excessive exercée par le plâtre ou par l’attelle ;
- lésions des tissus mous ;
- lésion du péroné.
La gêne provoquée par les vis, l’amputation de la jambe, un retard de la consolidation osseuse et la rupture ou le détachement de l’implant constituent d’autres complications.
L’embolie pulmonaire et le syndrome de détresse respiratoire aiguë avec la formation d’emboles graisseux dans le système représentent des risques supplémentaires.
Explication de la formation d’un embole
Alila/bigstockphoto.com
Le syndrome d’embolie graisseuse correspond à une altération complexe de l’homéostasie qui se produit en cas de complication des fractures du bassin et des os longs. Il se manifeste cliniquement par une insuffisance respiratoire aiguë, par un trouble cérébral et par une éruption cutanée.
Ce syndrome se produit 48 heures après l’accident.
Résultat et pronostic post-opératoires
Le résultat et le pronostic d’une fracture diaphysaire du tibia dépendent de la position de la fracture, du degré de fragmentation (qui correspond à l’énergie du traumatisme), du degré du dommage subi par les tissus mous, de la présence d’autres pathologies (comme le diabète) et de la présence de polytraumatismes.
De graves dommages vasculaires et d’éventuelles lésions nerveuses modifient le pronostic du patient.
Les résultats sont variables. Toutefois, ils sont toujours moins bons en cas de lésions des tissus mous. La méthode de traitement représente également un facteur qui influe sur les temps de récupération et sur le pronostic.
Les lésions vasculaires distales sont associées à une fréquence plus élevée d’amputation et à des résultats moins bons après le sauvetage du membre.
Chez les patients qui ont subi une fracture ouverte, transversale ou accompagnée d’une perte d’os, les probabilités de subir une autre opération sont plus importantes. Le tabac et les pathologies associées sont des facteurs qui augmentent le taux de non-consolidation. Dans le cas où des fixateurs externes seraient appliqués, le taux d’infection augmente suite à une autre opération visant à insérer les clous intramédullaires, indépendamment du type de traitement effectué jusqu’alors. La prévalence du retard ou du manque de consolidation est également élevée en cas de fractures caractérisées par une fragmentation élevée ou une instabilité qui sont traitées par des méthodes conservatrices (non chirurgicales).
Le taux d’infection des tissus mous est plutôt élevé en cas d’opérations conventionnelles consistant à insérer une plaque. Il est donc préférable de les éviter si possible.
De longues périodes d’immobilisation avec le port d’une attelle fonctionnelle ou d’un plâtre sont la cause de graves handicaps.
Ces techniques ont donné de meilleurs résultats chez les patients ayant subi des fractures à faible impact.
Lire aussi : Fracture du tibia – Fracture du tibia, évaluation et traitement – Fracture de la malléole du tibia
Sommaire

 Marie Laurent est une experte reconnue avec plus de 10 ans d’expérience dans le domaine médical. Passionnée par la prévention et le bien-être, elle se consacre à fournir des informations fiables et des conseils pratiques pour améliorer la santé. Marie est également une auteure prolifique, ayant publié plusieurs articles sur des sujets tels que la gestion du stress, la nutrition et les dernières avancées en santé publique. Sa vision humaniste guide son travail au quotidien.
Marie Laurent est une experte reconnue avec plus de 10 ans d’expérience dans le domaine médical. Passionnée par la prévention et le bien-être, elle se consacre à fournir des informations fiables et des conseils pratiques pour améliorer la santé. Marie est également une auteure prolifique, ayant publié plusieurs articles sur des sujets tels que la gestion du stress, la nutrition et les dernières avancées en santé publique. Sa vision humaniste guide son travail au quotidien.